Flebite: come riconoscerla e quali sono i sintomi più comuni
PUBBLICATO IL 28 NOVEMBRE 2025
Con il termine flebite si indica uno stato infiammatorio della parete di una vena accompagnato da trombosi della stessa. Ciò significa che l’interno della vena è parzialmente o totalmente occupato da materiale trombotico, ossia sangue coagulato. Questo fenomeno può riguardare sia il circolo venoso superficiale, sia quello profondo.
Approfondiamo l’argomento con la dott.ssa Alessia Dossena, Chirurgo vascolare e responsabile della Vein&Derma Clinic dell’Istituto di Cura Città di Pavia, che ci spiega sintomi, rischi e terapia in particolare della flebite superficiale.
Cos’è la flebite superficiale
La flebite superficiale è un’ infiammazione con trombosi di una o più vene del circolo venoso superficiale.
Il circolo venoso superficiale è formato da una fitta rete di vasi venosi che scorrono al di sotto della pelle deputati a portare il sangue ricco di anidride carbonica al cuore, per essere poi sospinto ai polmoni dove viene nuovamente ossigenato.
Le vene superficiali si intravedono facilmente sulla superficie cutanea di tutto il corpo, specialmente quando si dilatano per il caldo o per una intensa attività fisica (la dilatazione delle vene superficiali rappresenta infatti un sistema di termodispersione, cioè di difesa dal caldo).
Sintomi tipici della flebite
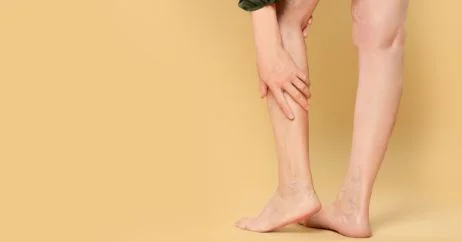
Quando una vena superficiale è colpita da flebite, si evidenziano sulla superficie cutanea, al di sopra della vena interessata, i 5 segni dell'infiammazione:
- Rubor: arrossamento della cute sovrastante;
- Dolor: dolore alla palpazione della vena;
- Calor: aumento della temperatura locale;
- Tumor: indurimento e gonfiore della zona;
- Functio lesa: difficoltà nei movimenti dell’area interessata.
Se la flebite superficiale riguarda un arto (superiore o inferiore) può comparire anche gonfiore dell’arto interessato.
Cause e fattori di rischio
Le cause della flebite possono essere svariate e molteplici:
- patologia varicosa degli arti inferiori: nelle vene varicose il sangue circola molto lentamente, favorendo la coagulazione del sangue all’interno della vena e la formazione di trombi;
- plesso venoso emorroidario dilatato: può originare fenomeni flebitici (infiammazione e coagulo), caratteristici dell’attacco acuto di malattia emorroidaria;
- trombofilia: una predisposizione del sangue a coagulare più facilmente, può essere un fattore scatenante una flebite. Tra le cause: genetiche (ed esempio, il deficit di proteina C e S, la mutazione del fattore V, mutazione MTHFR) oppure secondarie a farmaci (ed esempio, pillola estroprogestinica) o a malattie (ad esempio, alcuni tumori);
- traumi: accidentali (incidenti, contusioni, fratture) o danni iatrogeni ad esempio, un catetere venoso per infusione può causare una flebite.
Alcune flebiti vengono poi definite idiopatiche perché non viene identificata una causa specifica, come ad esempio nel caso di malattia di Mondor.
Come viene diagnosticata la flebite
Nella maggior parte dei casi per fare diagnosi di flebite superficiale è sufficiente la visita specialistica vascolare. L’esame clinico e la storia (anamnesi) rendono abbastanza semplice l’identificazione di questa patologia.
La certezza della diagnosi si ha con l’ecocolordoppler, un esame semplice, non dannoso e non invasivo, che permette di “vedere” la vena che risulta non comprimibile e priva di flusso al suo interno, perché occupata dal trombo.
Trattamenti: farmaci e rimedi efficaci
La flebite può essere efficacemente curata con l’eparina sottocute che aiuta a dissolvere il trombo e prevenire la propagazione ed estensione dello stesso alla vena, ai rami collaterali e talvolta al circolo venoso profondo, causando una trombosi venosa profonda.
Altri rimedi utili sono:
- i farmaci antinfiammatori aiutano a controllare il fastidio e il dolore, oltre che a ridurre l’infiammazione;
- la calza elastica: preziosa alleata nella cura della flebite superficiale degli arti inferiori;
- il ghiaccio e le creme ad uso locale (arnica, escina, bromelina tra i rimedi naturali, eparan solfato e gag polifosfato).
Flebite: è pericolosa? Quando preoccuparsi
La flebite superficiale nella maggior parte dei casi non è pericolosa e tende ad autolimitarsi.
Solo in alcuni casi può essere pericolosa:
- quando si estende al circolo venoso profondo, causando una trombosi venosa profonda e aumentando il rischio di embolia polmonare.
- quando è il sintomo iniziale di altre patologie (tumori, malattie trombofiliche).
Qualora parlando con il paziente non si identifichi la causa che ha scatenato la flebite superficiale (ad es. un trauma, una ridotta mobilità forzata), l’approfondimento diagnostico si rende indispensabile per capirne l’origine.
Prevenzione: come ridurre il rischio di flebite
In presenza di condizioni favorenti la flebite superficiale, come la malattia varicosa degli arti inferiori, per la prevenzione della flebite si raccomanda di:
- mantenersi attivi con sport o semplicemente camminate;
- profilassi con eparina nei casi di ridotta mobilità (interventi chirurgici, gessature o fasciature per traumi);
- calza elastica che comprimendo le vene varicose, aiuta a prevenire fenomeni trombotici a carico delle vene degli arti inferiori;
- trattamento chirurgico o ambulatoriale della malattia varicosa degli arti inferiori per ridurre sensibilmente il rischio di flebite superficiale e prevenire la progressione della malattia varicosa di cui la flebite superficiale rappresenta solo una delle possibili complicanze.
Tra le altre infatti ricordiamo le ulcere venose, l’eczema da stasi, la dermo-ipodermite, la trombosi venosa profonda, l’emorragia varicosa.
Quando rivolgersi allo specialista
La flebite superficiale, a causa della sua sintomatologia piuttosto eclatante, induce frequentemente il paziente a rivolgersi al medico curante. È opportuno inviare il paziente allo specialista per:
- una sicura diagnosi;
- un corretto dosaggio terapeutico dell’eparina sottocute;
- il monitoraggio successivo della patologia e della sua evoluzione nel tempo.